帯状疱疹が最近増えている気がします。
最近帯状疱疹の患者さんが増えている印象があります。

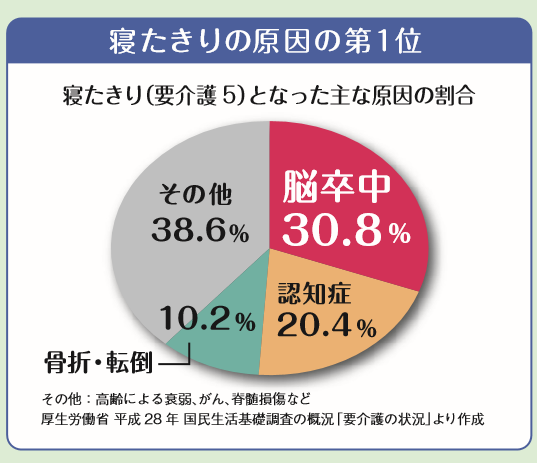
日本人の3人に1人がなると言われており、決して珍しい病気ではありませんが、未だに世間にはあまり浸透していない気がします。
簡単に言えば大人の水ぼうそうです。
大半の患者が60歳以上と言われていますが、30代の患者も多いです。
疲労やストレス、病気による免疫力の低下が原因と考えられているため、要は誰がなっても不思議ではないという事です。
体の左右どちらかに出来る帯状の湿疹で痛みを伴うが特徴です。痛みや湿疹がひどくて入院する方もいます。
夏の時期だと「あせも」と診断されてしまうケースが多いですが、痛みを伴ったり湿疹が帯状になっていれば帯状疱疹を疑う必要があります。
湿疹はどこに出来ても不思議ではないため、中には足の甲に出来る人もいます。
髄膜炎などの合併症も注意が必要とされていますが、個人的に一番つらいのは顔に出来てしまった場合だと思います。
跡に残る事もあるため、早期発見早期治療が重要です。
最近では50歳以上の方にワクチンの使用が許可されており、希望者が少しずつ増えてきています。
値段は8000円~10000円が相場です。
1回打てば10年程度有効と言われていますので、気になる方はいつでもご相談下さい。
睡眠時無呼吸症候群が原因の心不全
息切れや呼吸苦、浮腫といった症状は心不全の主な症状の1つです。
高齢者ばかりというイメージがあるかもしれませんが、実は若い人でも心不全状態に陥ってしまう方は少なくありません。
2年ほど前に40後半の女性が心不全による呼吸不全で救急車で運ばれてきました。
血液検査やレントゲンから心不全という診断となり入院になりました。
心不全の指標となる血液検査のBNPが1600(正常な人は50以下)
心エコーで心臓の収縮力を見るEFが25%(正常な人は70%前後)
要するに、割と重症の心不全です。

点滴と酸素投与などで、数日で急性期は離脱し、すぐに状態は安定しました。
問題は心不全の原因です。
狭心症や心筋梗塞、不整脈、弁膜症など心不全の原因は様々です。
もちろんそれらの病気も調べながらも、40代という年齢でそれらの病気になるのかと思っていました。結果的にはそれらの病気は全て否定されました。
患者さんの身長は155㎝で体重は70kg、夜のイビキも酷いという情報があり、
念のため、睡眠時無呼吸の検査をしました。
睡眠ポリグラフィーという検査です。実際に使用したのは、下絵のもう少し簡易的なやつです。

検査の結果、かなり重度の睡眠時無呼吸がある事が分かりました。

簡単に言うと、ODIやRDIが高いほど睡眠時無呼吸の程度が悪く、30を超えると重症に入ります。
ダイエットをして痩せる事が解決の第一歩ですが、実際そう簡単に痩せられるものではありません。しかも心不全状態であれば運動だって満足には出来ません。
そこでCPAPという睡眠中にだけ付ける特殊なマスクを使います。
呼吸が止まっている時に空気を送り込んでくれます。
下の絵のような鼻にだけ付けるマスクが主流です。
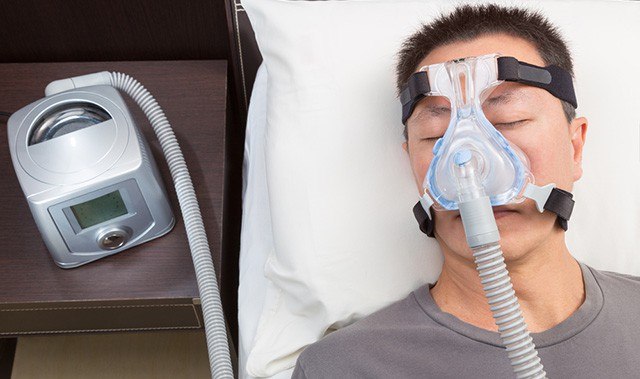
使い始めの時は、空気が急に送り込まれてきて眠れないという方が多いですが、1~2週間辛抱して使っていると、段々慣れてくるようです。
こうして睡眠の質を上げつつ、心不全の治療を行っていきます。
ある程度心不全の状態が落ち着けば、あとは外来で経過を見ていきます。
睡眠の質が上がった事で、仕事場への通勤がすごく楽になったと言っていました。


1年ほど経過して、心エコー検査をしたところ、以前25%くらいしかなかったEFが58%まで回復し、BNP値も1600だったのが100を切りました。
その間に体重も落ち、睡眠の質も上がり、CPAP治療を終了する事が出来ました。
しかしだからと言って安心というわけではありません。
今後再び悪化する可能性もあるため、少量ではありますが心不全の薬を使いつつ、定期的に病院で検査を受けてもらいます。
睡眠時無呼吸症候群が原因で心不全になってしまうという例は多いですが、あまりまだ世間に浸透はしていません。
他の病院で心不全の原因が分からず、自分の病院で検査をしたら睡眠時無呼吸が原因だったという例もあります。
自分で睡眠時無呼吸を疑う人はあまりいません。
やはり一緒に寝ている人、住んでいる人が最初に気が付く事が多いです。
身の回りに怪しい人がいたら、是非検査を受ける事を勧めてみて下さい。
やはり心房細動は治した方がいい。
心房細動の患者が来られた時にまず最初に考えるのは、脈拍数コントロールを主体とする治療を行うか、不整脈を元の脈に戻す治療を行うかをどうかです。
残念ながら元に戻りそうにない心房細動があるのは事実ですが、やはり治りそうなものは治してあげた方がいいと思っています。
ですが、治さなくても問題はないという考えが医療界に浸透しているため、勿体ないと思う事がたびたびあります。
今回は不整脈が治った事で、心臓の機能が回復した1例を紹介します。



上図のように、60代の男性が健診で不整脈を指摘されて来院されました。
すでに左心房(LAD)の拡大が見られており、心房細動になってからしばらく時間が経過していると思われる状態でした。
しかし心電図でf波と呼ばれるギザギザした波が大きく、元の脈に戻る可能性を十分にあると判断し、抗凝固薬(血液をサラサラにする薬)と抗不整脈薬を開始しました。
もちろんすぐに治りはしませんでしたが、2-3か月辛抱強く待った結果、無事薬だけで元の脈に戻りました。


不整脈が元に戻り、患者さんも気持ちが良くなったと言っていました。
そしてそれから1か月後に心エコー検査を行ったところ、心機能の回復も確認されました。

心エコー検査で心臓の機能を見るとき、一番簡単に分かるのが、「EF」という、心臓の収縮力の指標になるものです。
最初のEFは24.4%とかなり低かったものが、不整脈が治った後は、50.9%まで回復していました。
通常のEFは60~70%で、EFが50%と言ってもやや低めですが、もう少し時間が経てばもう少し回復すると思っています。
このように、正しい治療を行えば、心房細動は元に戻る事が多いです。
もちろん薬を使っても、電気ショックを行っても元に戻らなかった例はいくつもあります。
とは言え、治りそうなものはちゃんと治してあげるのが我々の仕事だと思っています。
脈拍数のコントロールだけでも問題ないというのであれば、今回の例はどうなるのでしょうか。
脈拍数は来院時にそれほど多くないため、抗凝固薬(血液をサラサラにする薬)だけ処方される場合も多いと思います。
でも実際には元に戻れば心臓が弱っているという心配をしなくて済むので、非常に安心して生活が送れると思います。
心房細動でお悩みの方がいれば、是非一度相談して頂けると幸いです。
更年期障害は女性だけのものではありません。
更年期障害と言うと女性だけのもの、というイメージがまだまだ消えません。
実は男性にも更年期障害があるというのはご存じでしょうか?

40歳頃から始まると言われていますが、60歳頃から増えてくる印象があります。
循環器外来をしていて更年期障害を疑うような症状がある方は実は多いです。
①体のほてり
②動悸
③夜の寝汗
④疲れやすい
といった症状をお持ちの方が多く来院します。
循環器外来では一通り心臓の検査をして、異常がなければそこで終わってしまいますが、もう少し追究してあげてもいいのではないかと思ってしまいます。
必要な検査は採血で男性ホルモンの値を調べるだけです。
世間的にはメンズヘルス外来というのが浸透してきていますが、やはり自分も含め男性はプライドが邪魔をしてそういった所へ行くにはそれなすりの勇気と覚悟がいります。
内科でサクッと調べてくれればストレスは少ないと思います。
まずは調べてみるところから始めてみませんか?
違うなら違うで、安心できると思います。

<内科で提供できる治療>
①漢方薬
②生活習慣の改善指導
③テストステロン(男性ホルモン)の注射・・・2週間に1回筋肉注射を行います。
5月あたりから流行り始める感染症、アデノウイルス
ゴールデンウイークが終わり、インフルエンザの流行も終わり、いよいよ夏が近づいてきている様な天気です。
季節の変わり目と言えば、風邪が流行る時期です。
この時期に注意が必要なのが、アデノウイルスによる咽頭結膜炎(プール熱)です。

①38度を超える発熱(40度近くになる事も)
②喉の痛み
③目の充血
の3つが特徴の感染症ですが、注目すべきはその感染力です。
保育園や幼稚園で一人発症すれば、数日後にはそのクラスが全滅する事も多々あります。(潜伏期間5~7日)
もちろんその親にも感染する事はあります。
感染経路は飛沫感染や接触感染です。
小さな子供(乳幼児)は喉が痛いという事を表現できないので、熱しかないと思いがちですが、実は喉が痛くてご飯が食べられなくなったりします。
検査はインフルエンザの時と同じ様に、喉、鼻水、目やにのどれかを綿棒で拭って迅速検査を行います。

多くの病院・クリニックでは、まずはインフルエンザの検査を行い、陰性が出たら、アデノウイルスのチェックを行っていると思います。
場合によっては同時に行う事もあります。
アデノウイルスの診断が出ても特別な治療はなく対症療法だけですが、登校登園が禁止になります。
そして症状改善後の2日後から解禁となります。
注)アデノウイルスに対する特別な治療がないため、アデノウイルスの検査は行わないクリニックも多いと思います。
注2)乳幼児は喉が痛くて食事や水分を嫌がります。そのため薬も飲んでくれません。そんな時のために坐薬を何個か持っていると非常に助かります。最近使ってないからと油断していると痛み目を見ます。坐薬が効いて熱が下がって痛みが軽減すると、ゼリーやヨーグルト、グミなどのお菓子を食べてくれるようになったりします。
その心房細動、そのままにしていて本当に良いのでしょか?? もしかしたら治るかもしれませんよ。
心房細動のコントロールについては色々な考えがあって、担当する医師によっても方針は様々です。
2002年にAFFIRM試験というものが発表された事で流れが変わりました。
心房細動をそのままにして脈拍のコントロールを行った場合(レートコントロール)と心房細動を元の脈(洞調律)に戻す治療を行った場合(リズムコントロール)の予後が変わらないというものです。
そのため外来で心房細動の患者さんが来ても、無理に治そうとしないのが一般的になりました。
でも果たして本当にそれでいいのでしょうか?
自分が心房細動になったら、やっぱり治してもらいたいです。もちろん治るものならば、です。
以下の写真は自分が担当している患者さんの一例です。
2016年から2018年まで別の先生に診てもらっていた方で、わけあって2018年7月から自分が診ている方は、発症時期不明の心房細動でした。


もしかしたら治るかもしれないと思い、薬を変更して勝負に出たところ、2018年10月には元の脈(洞調律)に戻り、現在も洞調律を維持しています。

元に戻るかもしれない、戻した方がいいと判断した理由はいくつかあります。
①心房細動の影響で心機能の低下が見られていた事
②心エコーで左房の拡大があまり見られていなかった事
③まだ洞調律化を一度も試していない事
などが考えられます。
使用した薬は、ベプリコール 50mg錠を朝夕1錠ずつ、アミオダロン 100mg錠を朝1錠です。
最初はアミオダロンだけで治そうかと思いましたが、それだけでは治る気配がなく、ベプリコールを開始したところ、その1か月後に洞調律に戻りました。
それに伴い血液検査も良くなっています。

慢性心房細動の方だと、200前後でコントロールされているのが良好と考えられています。
そういう意味ではこの患者さんのBNPコントロールは良好だったと言えます。
そのため無理に洞調律へ戻しに行かなくても良かったとも考えられます。
とは言え、洞調律へ戻る事でBNPがより低値になっている事を考えると、洞調律に戻った事は患者さんにとっては良かった事だと思います。
こういった例を見ると、最初からレートコントロールを行うよりも、治る可能性があると判断した場合はリズムコントロールを試みた方が患者さんの為になると思います。
心房細動でお悩みの方がいましたら、一度ご相談下さい。