健診で心電図異常を指摘されたら・・・。
循環器外来をしていると、健診で心電図異常を指摘されたという方がたくさん来ます。
そんな心電図異常で一番多いのが、「心室性期外収縮」というものです。
波形はこんな感じです。

健診の心電図はだいたい5~10秒の心電図が記録されます。
その中に1回でも記録されると、心電図異常と診断されてしまいます。
しかし結局10秒程度の検査であるため、他の時間がどうなっているかは分かりません。
悪い不整脈が隠れているかもしれないし、ほとんど無いかもしれません。
要するに、健診の心電図1枚だけでは、期外収縮に関しては評価が難しいです。
とは言え、ほとんどの場合は体に無害であり、心配する必要はありません。
期外収縮を診る上で重要になってくるのが、問診や触診を含めた診察です。

まずは不整脈に伴う症状があるかどうかが重要です。
続いて30~60秒ほど脈を触れてみて、期外収縮の頻度を予測します。
頻度が少なければ、まず問題にならないので、簡単な心エコーを行い、心機能に異常がなければ「問題なし」で終了となります。
頻度が多いと思われる場合は、心エコー以外にもホルター心電図(24時間心電図を記録する検査)を行う必要があるかもしれません。
その後、心エコーやホルター心電図、患者さんの訴えなど総合的に判断し、薬を使用するかどうかを決めます。
普段何事もなくても、疲労やストレス、飲酒、睡眠不足などが重なると、不整脈の頻度は増えます。
自分自身、当直明けや体調がすぐれない時などに期外収縮が出ます。
「3回に1回脈が抜ける」という不整脈が5分くらい続いたり、痛みを伴う事もあります。
正しい知識があれば恐れる事はありません。
まずは良いものなのか悪いものなのかを正しく理解する必要があります。
健診で心電図異常を指摘されたらまずはご相談下さい。
医師が受けたくない・受ける必要がないと思う検査とは?

たばこは悪者??
世の中には色々な医者がいて、その中には少し偏った考え方を持っている人が少なくありません。もちろん自分にもそういった面があると思います。
そういった先生が担当になった場合、予想以上に傷ついてしまう事もあります。
「たばこ」が良い例だと思います。

例えば検査で肺癌が見つかってしまった時。
先生「今までタバコを吸った事がありますか?」
患者「20年前まで1日10本くらい吸ってました」
先生「そのタバコが肺癌の原因ですね。」
そう言われてしまうと、肺癌になったのはあなたのせいです。と言われているようなものです。
先生「今までタバコを吸った事はありますか?」
患者「一度も吸った事がありません」
先生「タバコを吸った事が無い人でも肺癌になる人はたくさんいます」
この場合だと、運悪く癌になってしまった可哀想な患者。
というイメージになります。
もちろんタバコが肺癌の原因になるというのはもはや常識になっていますが、肺癌になる原因はタバコ以外にもいくらでもあります。
それにも関わらず、「タバコ」はいつも悪者になってしまい、喫煙者が病気になると自業自得という印象を抱かせてしまいます。
タバコを推奨しているわけではありませんが、言い方一つで患者さんに与える印象がだいぶ変わります。
「あなたのせいではない」と言われれば、頑張って病気と闘おうと思ってくれる事もあるかもしれません。
とは言え、「今でも現役で1日40本吸ってます」と言われれば、さすがにそれはタバコのせいでしょ。とは思いますが💦
タバコ以外にも同じような例は色々あります。
患者さんやその家族に説明をする時、こう説明したら患者さんがどう思うか、という事を常に考えていきたいです。
有名人と病気 「小渕恵三 元総理大臣」
「心房細動」を患者さんに説明する上で、一番最初に例として挙げています。
2000年に心房細動を原因とした脳梗塞により亡くなられました。

当時はまだ心房細動が脳梗塞の原因になるという事実が、世間にあまり浸透していなかったように思います。
現在ではかなり普及していて何種類もある血液をサラサラにする薬が、当時はまだワーファリンという納豆禁止の薬しかありませんでした。
その影響か、今でも「循環器の薬=納豆禁止」と思っている方は少なくありません。
心房細動が原因の脳梗塞の死亡率は10%未満と言われており、それほど高いわけではありませんが、それでも通常の脳梗塞の3倍程度と言われています。
心房細動合併の脳梗塞は、梗塞の規模が大きいためです。
健診で初めて指摘された心房細動(心房粗動)はだいたい治ります。
「健診で初めて不整脈を指摘されました」
そういって外来に来られる方は非常に多いです。
その多くが「期外収縮」という、あまり害の無い不整脈が多いです。
しかしその中には「心房細動」や「心房粗動」といった不整脈の方も多くいます。
そういった方々を診る時、「1-2年前の健診では何も指摘されなかった」という情報は非常に重要になります。
心房細動などの不整脈が発症して1-2年しか経過していない場合、正しい治療を行えばほとんどのケースが元の脈に戻るからです。
下の心電図は健診で初めて不整脈を指摘されたという方の心電図です。

これは「心房粗動」という、「心房細動」と非常に似た不整脈です。
放置しておくと、心臓の機能が衰えたり、脳梗塞の危険性が通常の3倍になる不整脈です。
特徴としては、ギザギザした波形が目立ちます。
同じ患者さんの、治った後の心電図と比較すると良く分かります。
下の心電図は治療後の心電図です。

ギザギザした波形が消えて、非常にきれいになっています。
治療としては、まず第一に脳梗塞予防の為に血液をサラサラにする薬を飲んでもらいます。治療途中に脳梗塞を起こしてしまったら元も子もないです。
そして治る可能性が高いと判断して、ベプリコールという抗不整脈薬を開始しました。
ところが2ヵ月経過しても元の脈に自然に戻る事はありませんでした。
そこでアミオダロンという薬も追加して1ヵ月待ちました。
しかしそれでも脈は不整脈のままでした。
多くの方はこの辺であきらめてしまうかもしれませんが、自分はまだ治ると信じて更に一歩踏み込みます。
3か月間血液をサラサラにする薬をしっかり飲んでもらっており、心エコーで心臓の中に血栓(血の塊)が無い事を確認したところで、「電気ショック」を使いました。
普通にやったらものすごく痛いので、薬で数分間だけ眠ってもらってから電気ショックを行います。
非常にイメージが悪い治療ですが、不整脈を治すという点においてはこれほど頼りになるものはありません。
そして「100J(ジュール)」という出力で電気ショックを掛けたところ、無事不整脈が元に戻りました。
その日から約1年が経過していますが、今のところ不整脈の再発はありません。
薬も最初は何種類も飲んでいましたが、半年以上経過した時点で、薬を大幅に減らし、現在では1種類だけで不整脈の再発を抑えています。
もちろん今後も再発する可能性はあるため、定期的なチェックは必要になりますが、高い薬を続ける必要もなくなり、脳梗塞のリスクを高める事無く生活を送ることが出来ています。
1-2年以内に発症した「心房細動」や「心房粗動」といった不整脈は、正しく治療を行えばちゃんと治ります。もちろん全てではありませんが、高い確率で治ります。
もしその様な方がいましたら、一度ご相談下さい。
「私が治します!」とまでは言いませんが、治る確率が高いかどうかの判断や、治す事が出来るような病院を紹介する事は出来ると思います。
睡眠時無呼吸を正しく治療して、心不全を治す。そしてCPAPも卒業へ。
2年程前、別の科で手術をする予定だった患者さんが、手術前の心エコー検査で心不全の疑いがあるという事で精密検査の依頼がありました。
その時の心エコー検査が以下の図です。

心臓の収縮力(EF)が35.6%と非常に低下していました。通常は70%前後です。
心不全の原因となるものとしては、以下の5つが有名で、割合も多いです。
②弁膜症
④心筋症
⑤高血圧
患者さんは50歳台の生来健康な女性でした。
入院して上記の原因を一つ一つ調べていきましたが、結局どれも該当しませんでした。
そんな時家族から夜いびきが酷いという話を聞き、念のため睡眠ポリグラフィー検査を行いました。

その結果、以下の図の様な重度の睡眠時無呼吸症候群が確認されました。

RDI(呼吸障害指数)というのは、AHI(無呼吸低呼吸指数)とほぼ同じものと考えられており、無呼吸の程度を表すものです。
5以下が正常と考えられており、20前後で中等度、30を超えてくると重症、40-50に迫るとかなり重症というイメージです。
ODI(酸素飽和度低下指数)といのは、睡眠中に1時間で何回酸素飽和度が落ちるかというものです。
これもRDIと同じようなものです。
結局この患者さんは、重度の睡眠時無呼吸に対してCPAP療法を開始することになり、退院となりました。
CPAPを導入してから1週間くらいはなかなか慣れず、むしろほとんど眠れないという方も少なくありません。そのためCPAPを導入して1週間入院を延期して、機械に慣れてから退院させています。
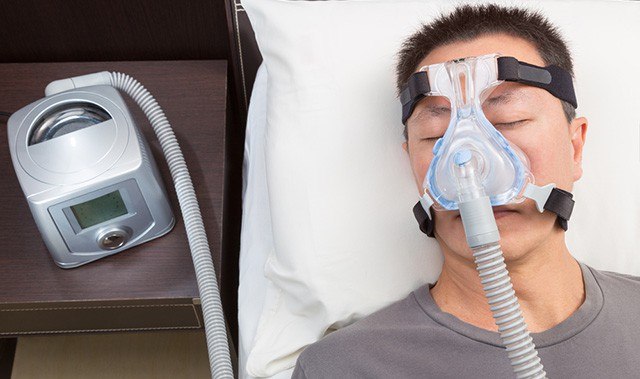
機械を導入後は、今まで感じていた息切れがウソの様に消えたようです。
通勤も大変で転職を考えていたようですが、体調が回復して今まで通り働けるようになりました。
状態安定後、再度心エコー検査を行いました。

心機能を表すEFは69.3%まで回復し、ほぼ正常通りです。
ちなみに血液検査でも、回復している様子が良く分かります。

心不全の程度を表すBNPの値が322.3から48.9まで短期間で改善しているのが分かります。他に心臓の病気がない場合、BNPは100を超える事はほとんどありません。
結局この患者さんは、CPAP導入後、頑張って体重を10kgほど落とし、睡眠の質も改善した事によって、約2年でCPAP卒業となりました。
その後CPAP無しで様子を見ましたが、心不全が悪化する気配はなく、薬も全て終了し、外来も卒業になりました。
確かに特殊なマスクを装着して寝るというのは決して楽なものではないかもしれませんが、治療がうまくいけばマスクを外して眠れるようになることもあります。
睡眠時無呼吸の可能性が少しでもあれば、まずは検査をしてみて下さい。
正しく治療を行えば、より良い睡眠が得られ、体の調子もきっと良くなると思います。
「医師が飲みたくない薬」は本当なのでしょうか?
2017年9月の週刊現代で「医師が自分では飲みたく薬」という内容の記事を出していました。
非常に興味深い内容である同時に、突っ込み所が多くて内容が頭に入ってきません。
でも一番感じたのは、薬を生かすも殺すも処方医しだいという事です。
またこういった強い否定的な意見というのは注目されやすいし、読んでいて面白いだろうと感じました。
書いてある内容はどれも決して嘘ではないし、言いたい事も分かります。

ただどうしても気になるのが、糖尿病の部分と頭痛などのロキソニンの部分です。
そもそも60歳以上の名医と言うなら、自らが糖尿病にならないで欲しいものです。
また現在糖尿病の薬はたくさんの種類があり、その組み合わせもたくさんあります。どの薬とどの薬を組み合わせるかは医師の世代で大きく変わります。
自分が医師になって約15年経過しますが、その間にいろいろ薬が誕生し、組み合わせのパターンも増えました。国や人種によっても好まれる薬は異なります。
そういった色々な要素を考慮して、薬を決める必要があります。
ロキソニンについても意見が誇張され過ぎています。
自分自身、非常にロキソニンのお世話になっており、携帯しているリュックには必ず入っています。
頭痛・発熱の際には迷わず使っていますし、体調不良の時でも仕事をしなければならない時もロキソニンと共に踏ん張ってきました。
長期使用すれば害が出る薬かもしれませんが、使い方次第では非常に良い薬です。
20世紀最高の薬の1つだと思っているだけに、悪者扱いされる事が多いのが残念です。